ももこ歯科での根管治療8〜サイナストラクトは治るのか 症例4歯内歯周病変編〜
ももこ歯科のブログを読んでくださるみなさま、いつもありがとうございます。
前回のブログのつづきで、根管治療を行ってもサイナストラクトが治癒しなかった左下6歯内歯周病変に外科的歯内療法を行った結果どうなったかをお話しします。
外科的歯内療法は2つありまして、1つは歯根端切除術、もうひとつが意図的再植術です。
外科的歯内療法の選択の基準は、解剖学的にアクセスが可能であれば歯根端切除術が第一選択になります。第二大臼歯は、意図的再植術が第一選択になることが多いです。
今回のケースは、左下顎第一大臼歯で病変まで器具のアクセスが可能なので、歯根端切除術を施行しました。
歯根端切除術後の経過について
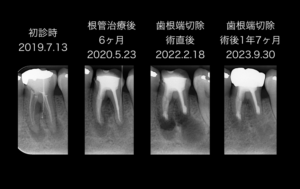
根尖部透過像の変化。歯根端切除術後から根尖部透過像は縮小している。
初診時と根管治療後6ヶ月のデンタルX線画像の根尖部透過像の大きさは著変なく、また、サイナストラクトがあったので、ポイント造影しています。両日のデンタルX線画像とも、ポイントの先は分岐部病変に到達しています。
しかし、歯根端切除術後1年7ヶ月経過すると、根尖部透過像の不透過性が根管治療後よりも亢進しています。根尖部透過像は縮小し、経過良好です。では、口腔内はどうなったか、口腔内写真を提示します。
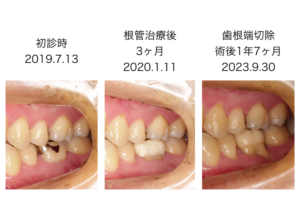
根切後、歯肉が退縮している
初診時と根管治療後3ヶ月の写真から、サイナストラクトは存在していますが、歯根端切除術後1年7ヶ月では、サイナストラクトは消失し、患者さんの主訴は解決しています。歯肉は退縮していますが、歯周ポケットは3mmと改善し、動揺は術前よりも軽減されています。
歯肉が退縮したことにより、根切面と辺縁歯肉が近いことを意味しますので、今後歯周病のリスクがあることを表します。これからは一段と、プラークコントロールが重要になるので、患者さんに自己管理を強化していただいています。
歯内歯周病変で、ポケットが深く短い歯根の歯根端切除術後の治癒経過は、長い歯根より歯周病のリスクが高くなると思います。
それから、付着歯肉の幅も大切です。本症例は、歯根が長く付着歯肉の幅もあるので、歯肉は退縮したものの、動揺はなくポケットは正常範囲と改善しました。
サイナストラクトが外科的歯内療法後に治癒した理由を考える
もう一度、歯内歯周病変のフローチャートをみてみましょう。
本症例の流れをオレンジで示しています。
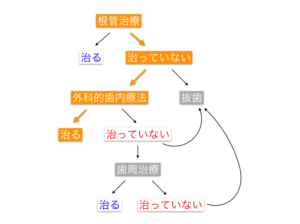
本症例のサイナストラクトが治った経緯
このケースは、サイナストラクトが外科的歯内療法後に治癒しましたので、サイナストラクトの原因は、『歯内』であることがわかりました。このような歯内歯周病変をprimary endo, secondary perioといいます。原因は『歯内』だったけれども、感染が『歯周』まで波及した状態です。根尖孔外感染が存在し、根管治療のみでは『歯内』の問題が解決できなかったのだろうと思います。
もし、『歯周』が原因であれば外科的歯内療法後でもサイナストラクトは治癒しませんので、歯周治療を行います。『歯周』が原因だったけれども『歯内』に感染が広がり歯内歯周病変になった場合は、primary perio, secondary endoといいます。
歯内歯周病変は、『歯内』の問題を解決するために歯内療法から行った後、『歯周治療』を行います。『歯内』の治療が終了したにもかかわらず、サイナストラクトやその他の炎症症状がある場合は、歯周治療を行います。歯内歯周病変を治すには、時間がかかり、治療結果は誰にもわからないことですが、残存歯質量があり歯周病の問題が軽度の場合は、保存を試みるのも選択肢の一つではないかと思います。
それから、患者さん自身が病態を理解していることは、非常に重要です。本症例の患者さんは、『ここまでやったのに治らなかったらしょうがない』という気持ちで、治療に臨まれていました。
次回は、年末のご挨拶です。
お楽しみに。







