歯髄は残せるか?残せないか?診査診断の大切さ〜歯髄炎編②〜
ももこ歯科のブログを読んでくださる皆様、いつもありがとうございます。
今回のブログは、痛みの経緯から歯髄の状態がどのように変化していくか、をお話しします。
痛みの経緯
患者さんは、44歳女性。
ピリッという痛みがある、常に圧迫されている思い違和感がある、を主訴にももこ歯科に受診されました。
痛みの経緯を以下に記します。

患者さんが痛みを自覚されてからももこ歯科を受診するまでを①〜④で示し、ももこ歯科受診時の痛みは④です。
患者さんは、かかりつけの歯科医院を受診されていらっしゃいましたが、どうも痛みが取れなかったようです。
いつものように、冷たい刺激、温かい刺激、電気での診査(ここで使う電気は微量の電流ですのでご安心ください)、軽く歯をコンコンと叩く、根の先相当の歯肉を押す、という診査を行なった結果、歯髄壊死と症状のある根尖性歯周炎と診断し、根管治療を行うことになりました。
歯髄の状態がどのように変化していったか
みなさまも、痛みの経緯から徐々に症状が悪化していることが伝わるのではないかと思います。冷たいものに痛みを感じるということは誘発されている痛みだけがある、という①の時期は歯髄炎、誘発される痛みよりも何もしていなくても痛みを感じるようになっている②③④の時期は歯髄壊死となりました。歯髄は当初炎症を起こしてから、血流が障害された後、血流がなくなるいわゆる壊死の状態に進行してしまったことになります。
歯髄壊死は歯髄が感染を起こしているため、痛みを改善させるためには根管治療か抜歯が必要になります。
歯髄炎は二通りあって、一つが炎症を起こしている歯髄を除去すれば痛みが改善する場合と、もう一つは炎症が歯髄の中で広がりすぎて、歯髄を除去しきれず痛みが改善しない場合があります。前者であれば生活歯髄療法が適応ですが、後者は根管治療が適応です。
①の時点で既に自発痛がありそうなので、歯髄を保存する生活歯髄療法で痛みを解消することは難しく、根管治療が適応だったと予測します。
①の時にももこ歯科に受診しても④の時にももこ歯科に受診しても、最終的には根管治療を行うことには変わりありませんが、根管治療後の経過は歯髄炎の方が良好です。
レントゲンだけでは診断できない
初診時のレントゲンとかぶせ物を取ったところを示します。
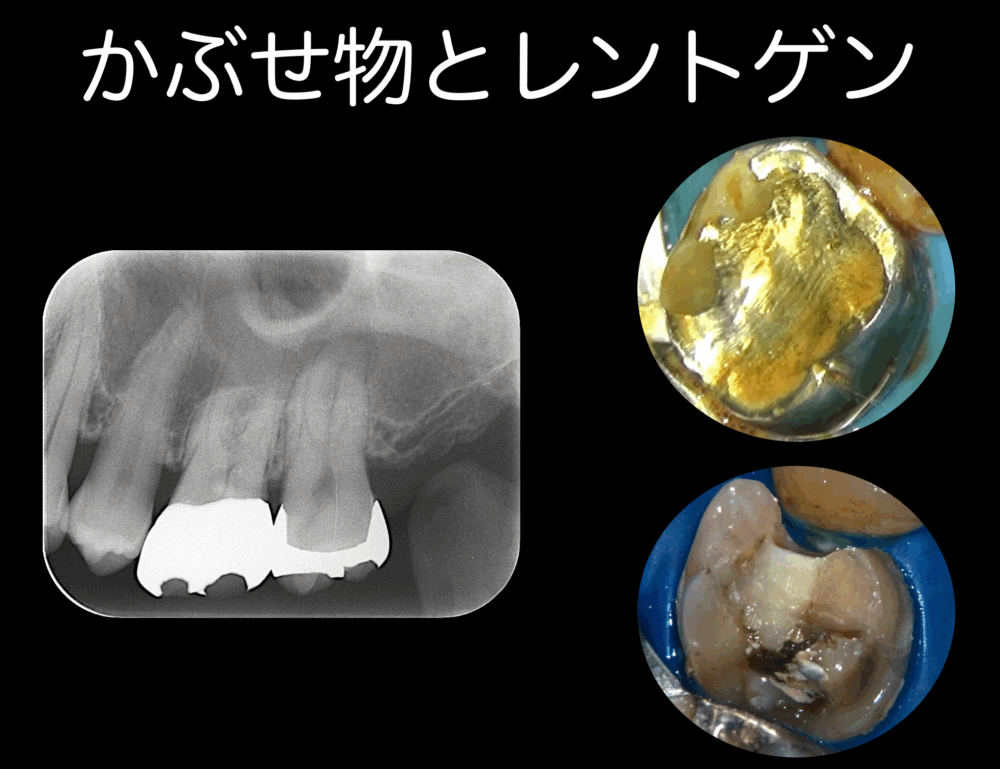
左のレントゲン写真で、虫歯はわかりません。
銀歯がかぶっていると、歯と銀歯が重なるので虫歯があっても、レントゲンではわからないことがあります。
右上の銀歯は痛みがあった歯(茶色い液体は消毒液です)で、右下の写真は銀歯をはずしたところで、黒いと部分は虫歯です。以前の治療で銀歯をかぶせたけれども、中で虫歯が進行していたようです。
それで、冷たいものに痛みを感じ、眠れないくらいの痛みが出て、ももこ歯科を受診した時にはかむと痛い、という痛みの経緯だったのです。
レントゲンだけで痛みの原因の歯を特定することは非常に難しいです。
診査をしてどこが痛いのか、レントゲンを撮影してどういう病気にかかっているのか、を考察してやっと診断できる状況になります。
適切な診断と治療方針を意思決定することは、非常に難しく複雑です。
この患者さんは、根管治療後痛みは改善し、現在は快適な生活を送っていらっしゃいます。
次回も、診査診断シリーズが続きます。
お楽しみに。







