根管治療初診時の重要ポイント:診査診断について
ももこ歯科のブログを読んでくださるみなさま、いつもありがとうございます。
前回のブログ『根管治療の初診時のシステムについて』で初診時の所要時間が1時間〜1時間半くらいかかることをお話ししました。その中でも最も時間がかかる、時間をかけなければならない最重要項目は、診査診断です。適切な診査診断は治療結果を良好な方向へ導くことができます。そこで今回は、根管治療初診時の診査診断について詳しくお話しします。
では症例です。
概要
46歳 男性
主訴:右上で噛むと痛む。普通に噛みたい。歯にとって最善の治療を教えてほしい。
<現病歴>
2022年3月頃 右上の歯が痛くなったので歯科医院を受診した。右上顎第一大臼歯の治療をして銀歯をかぶせた後から、冷たいものにしみ始め、しばらく銀歯を調整するが症状の改善はなかった。他の歯科医院を受診したところ、金属は温度に感じやすいため金属からレジン(プラスチック)に置き換えたけれども、症状の改善はなかった。
2022年12月冷たいものや温かいものにしみなくなってはきたが、自発痛が出現した。
2023年3月25日 噛むときに違和感があり、右で噛みずらい。普通に食事をしたい、とのことで、ももこ歯科を受診。この時、自発痛は消失しているとのことでした。
〜ここまでのチェックポイント〜
① 痛みの原因は歯髄炎か?歯髄壊死か?噛み合わせや歯周病か?
② 金属をレジンに変えても症状は消失していない。金属は熱伝導性が高い材質ではあるが、初診の時点で、金属を被せてある歯は右上顎第一大臼歯以外に3歯あり、いずれも冷たいものにしみる症状はない。それから、銀歯の調整で症状の改善があるのなら、1回目の調整後に効果は現れるだろうが、銀歯の調整を繰り返していても症状の改善がない。よって、材質と噛み合わせが原因で冷たいものにしみていた可能性が低い。
では一体何が原因で『噛むと痛い』が改善しないのか?歯髄が原因か、歯周病か。診査診断を行います。
診査・診断
患者さんにロールワッテを噛んでいただくと、痛む場所は右上顎第一大臼歯と右下顎大臼歯でした。打診痛は右上顎第一大臼歯にあり、『噛むと痛い』の原因は右上顎第一大臼歯と特定できました。患歯を特定できても、『噛むと痛い』原因は歯髄由来か歯周組織由来か?あるいは噛み合わせか、を視野に入れて診査をします。右で『噛むと痛い』ので、右下の歯と左上の歯を比較対照として診査の範囲に含めます。
次に、歯髄の診査をします。冷温刺激と電気歯髄診をそれぞれの歯にあてて反応をみると、右上顎第一大臼歯は冷刺激と電気歯髄診で反応がなく、温熱刺激に反応があり、部分壊死になっているのではないかと推測しました。温刺激と冷刺激あるいは電気刺激に対して反応する神経は異なります。歯髄に壊死が起こっても、温刺激に反応する神経は耐久性があるようです。その他の歯の診査結果は正常な反応でした。
診査対象のすべての歯において、歯周ポケットは3mm以内、生理的動揺を呈していました。
仮の診断は歯髄壊死による症状がある根尖性歯周炎です。仮の診断を踏まえた上で画像診断を行います。
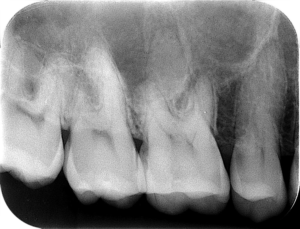
充填物と歯質の境界が不明瞭
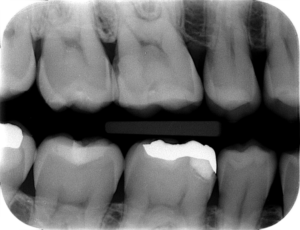
バイトウイングで遠心にレジンと思われる充填物が存在し、歯髄と近接していることがわかる
右上顎第一大臼歯遠心に歯髄に近接する充填物があることから、深部に虫歯が存在していたことを予測でき、歯髄壊死の原因と考察しました。では、根尖部の状態はどうなっているのか。『噛むと痛い』、打診痛があることから根尖部に病変があるかどうか画像で確認します。一般的なレントゲンでは、上顎臼歯部の根尖部が上顎洞と重なり病変の有無は不明瞭で、CTが必要になることは多いです。
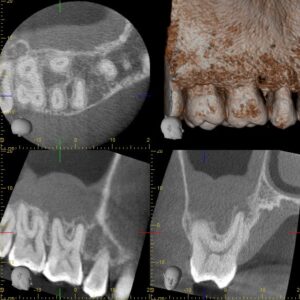
根尖病変を認め、上顎洞粘膜の肥厚を認める
右上顎第一大臼歯3根とも根尖病変が存在し、上顎洞粘膜は右上顎第二大臼歯まで肥厚しています。根尖性歯周炎が存在することがわかりました。
『噛むと痛い』の発症の経緯は、『歯髄炎→歯髄壊死→根尖性歯周炎』でかむと痛みが出るようになった、と推測します。初期に、『冷たいものにしみた』という症状が歯髄炎の時期、その後『冷たいものにしみなくなったが自発痛が出現した』は歯髄炎から歯髄壊死に移行していたのではないか、と思います。まとめると、『歯髄炎(冷たいものにしみた)→歯髄壊死(自発痛の出現)→根尖性歯周炎(噛むと痛い)』となります。
歯周病あるいは噛み合わせによる『噛むと痛い』は否定されます。歯周病で噛むと痛い場合、歯がグラグラ揺れているために噛むと痛い場合が多いです。前医で噛み合わせを何度か調整していても症状の改善がないことから、噛み合わせが原因で『噛むと痛い』わけでもなさそうです。
以上が診査診断です。
治療方針の決定
根管治療あるいは抜歯です。
本症例のように虫歯は深いところにあっても、残せる健康な歯の部分が多く耐久性もあり、もつことが予想されるのと、患者さんはまだ若く余命は長いです。よって、抜歯はもったいないのではないか、と私は思います。
抜歯を選択される場合、次の治療法の候補としては、インプラントかブリッジ、あるいは入れ歯です。インプラントの場合は、インプラントを入れられるだけの長さが骨にない場合は骨を作る処置が事前に必要になります。また抜歯後新しい骨ができるまで6ヶ月かかり、必要に応じてさらに骨の増生を行い、インプラントを入れてからかぶせものが入るまで1ヶ月くらいかかります。ブリッジと入れ歯は、抜歯した後3ヶ月くらいで歯肉がきれいに治ってきてから型取りができます。ブリッジは、抜歯した歯の両隣の歯を削る必要があるけれども、自分の歯と違和感はないようにできます。入れ歯は抜歯した両隣の歯を削らないで済むけれども、違和感があることが多いです。
以上のような内容を患者さんに説明して、『歯にとって最善の治療』を患者さんに決めていただきます。
上記の内容は、根管治療の初診時の流れです。実際は、A4の紙に説明する内容を書いていますので、患者さんがふと疑問に思ったことも振り返ることができて、コピーしてお帰りになる方もいらっしゃいます。
今回のブログは以上です。
次回もお楽しみに。







