根管治療を失敗させない=成功させる要件〜その3〜
いつも、ももこ歯科のブログを読んでくださり、ありがとうございます。
今回のブログから、
根管治療を失敗させない=成功させる要件:根管治療中について、です。
根管治療中における細菌の除去については、歯冠部と歯根部に分けてお話しします。
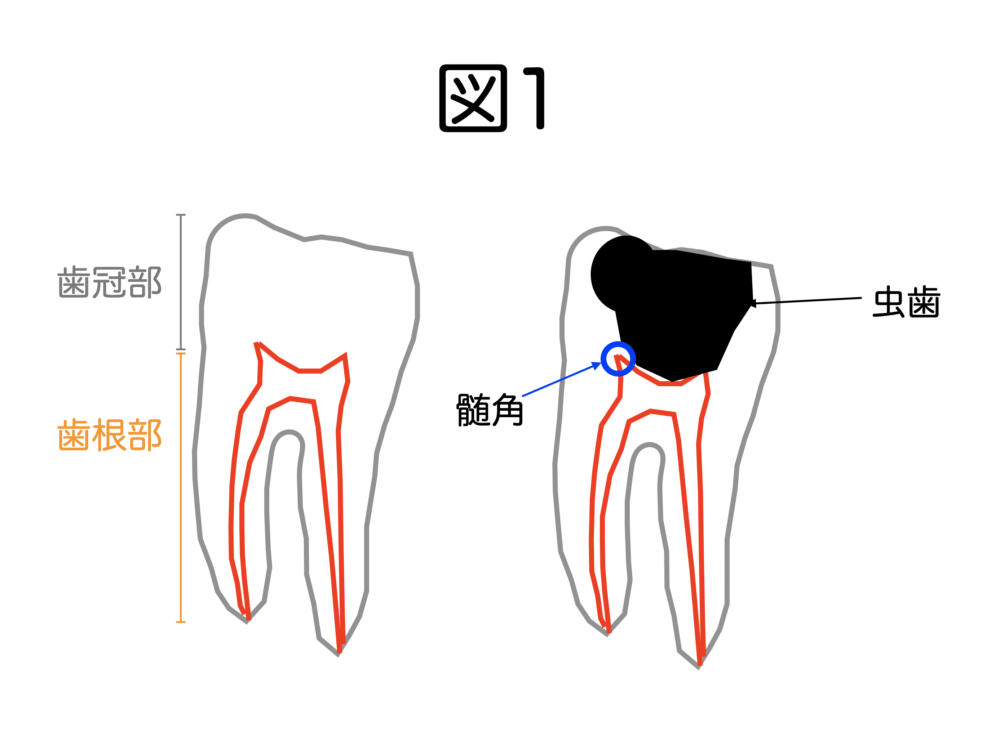
図1左は、歯の全体図で、灰色のところが歯冠部、オレンジ色は歯根部です。
図1右は、虫歯が歯冠部にできた時の模式図です。
今回は、歯冠部での細菌の除去についてです。
歯冠部感染歯質の除去について
虫歯を取りきる治療行為は、う蝕検知液で虫歯の範囲を調べたり、象牙質が柔らかい部分を虫歯と判断して取り除いたり、等々で、基本中の基本です。
そして、髄角を残さないことも、虫歯を取りきるために重要なことです。
虫歯はもちろん、髄角を取り切るためにも大活躍するのが、マイクロスコープと表面反射ミラーです。
髄角は上からのぞくと死角になりやすく、肉眼よりはマイクロスコープで髄角を確認する方が確実です。
髄角を取り除かなければならない理由は、虫歯菌が歯髄に入ってくると、歯髄は感染を起こします。死角になりやすい髄角に感染源を取り残してしまうと、のちに根尖性歯周炎を起こす可能性が高くなります。
拡大鏡で髄角を取り除いたと思っても、後でマイクロスコープで確認すると、髄角が残っていることがあります(図2)。
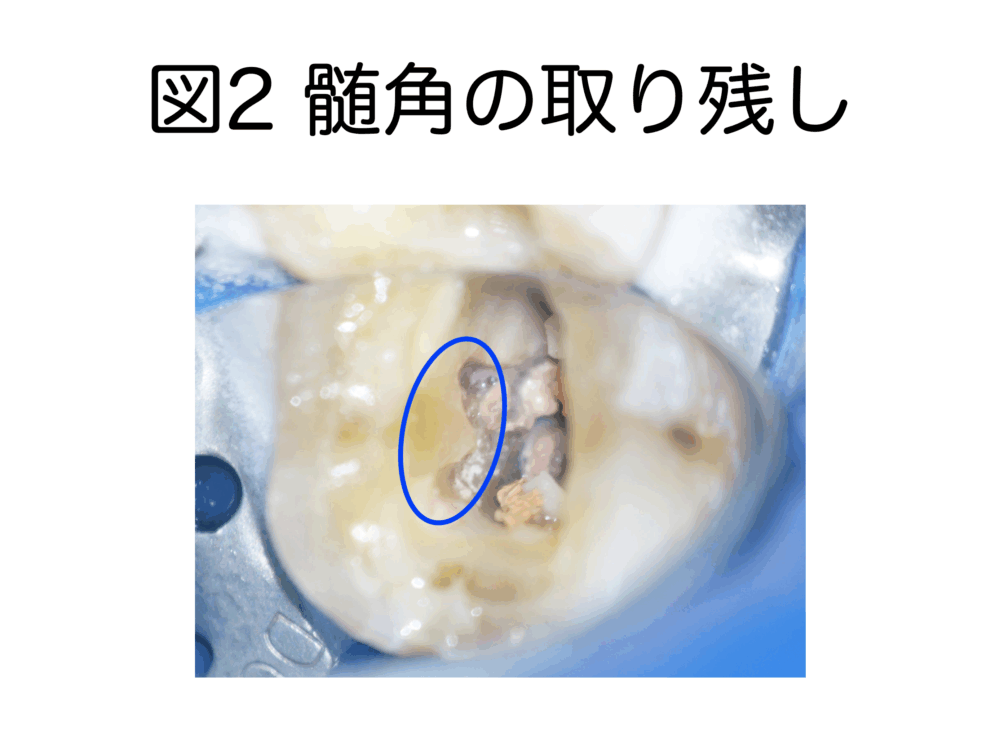 同じ話を何度も繰り返しますが、視野の確保は大切です。
同じ話を何度も繰り返しますが、視野の確保は大切です。
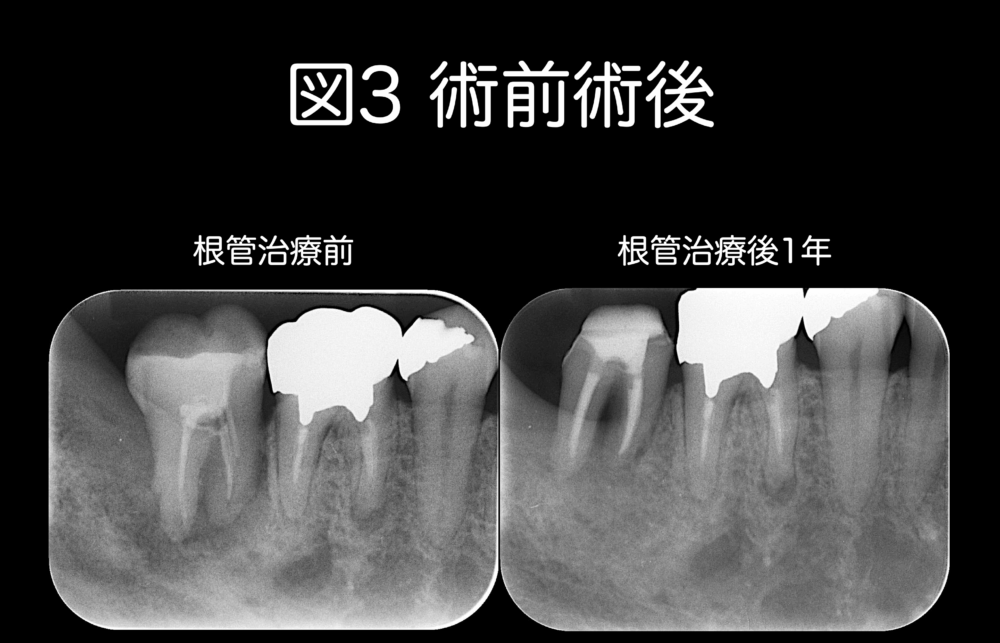
図2のケースの術前術後を図3に示します。
患者さんの主訴は、かむと痛いでした。
初診時、歯が揺れていて歯周病も併発していました。
レントゲンでは髄角の取り残しは不明です。
このケースを治療するかどうかは、議論されるところではありますが、患者さんは保存を希望され、根管治療を行いました。
治療した結果、歯の揺れは治り、かむと痛みもなく、歯周病も改善しています。
症状が改善した原因の1つに、髄角を除去したことが含まれるケースでした。
余談になりますが、髄角を残したままになっている再根管治療を行うケースにしばしば遭遇します。
破折抵抗を考えて髄角を残しながら歯を削る、という意味では賛成ですが、「感染」という問題がからむと果たして髄角を残すことは正しいのかどうか、疑問です。
このお話は、また別の機会にしようと思います。







